تیترهای مهم این مقاله
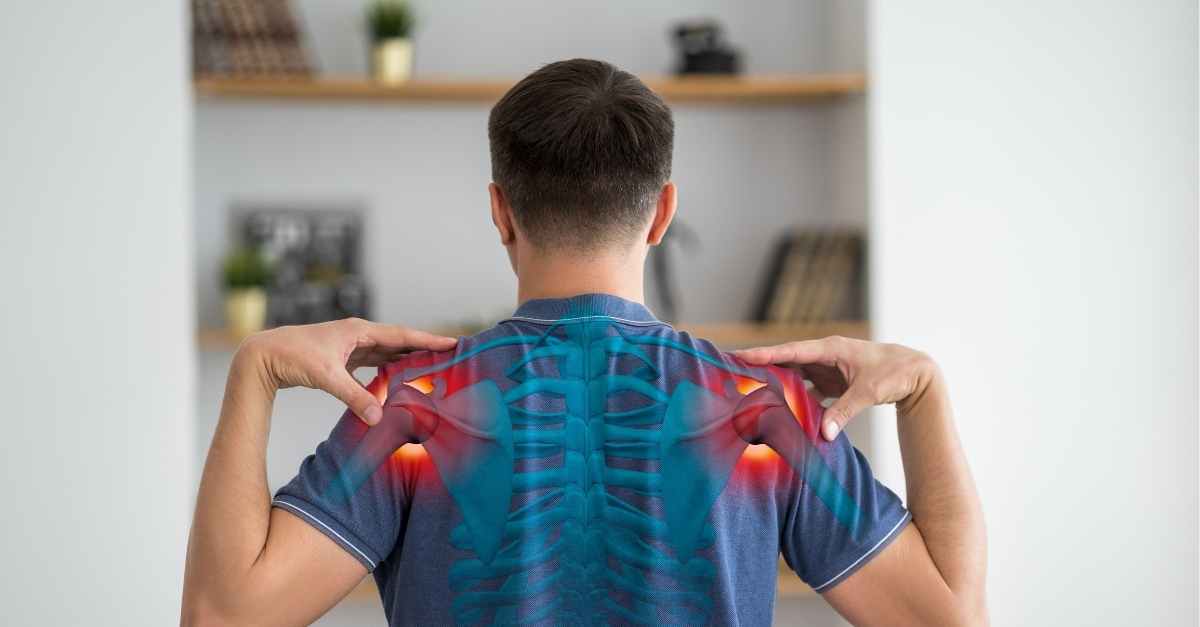
ارتباط درد شانه با اعصاب
درد شانه همیشه نتیجه یک آسیب ساده عضلانی یا التهاب مفصل نیست؛ در بسیاری از موارد، ریشه این درد در «اعصاب» قرار دارد؛ اعصابی که از گردن تا اندام فوقانی امتداد یافتهاند و هرگونه فشار، گیر افتادگی یا تحریک آنها میتواند به شکلی کاملاً مشابه با درد شانه بروز کند. به همین دلیل، بیمار ممکن است درد را دقیقاً در ناحیه شانه احساس کند، در حالی که منبع اصلی مشکل در ستون فقرات گردنی، شبکه بازویی (براکیال پلکسوس) یا حتی اعصاب محیطی باشد.
اهمیت درک این ارتباط زمانی بیشتر میشود که بدانیم دردهای عصبی معمولاً با علائمی مثل تیرکشیدن، بیحسی، گزگز، احساس ضعف در بازو یا انتشار درد تا دست همراهاند و اگر تشخیص بهموقع صورت نگیرد، میتوانند عملکرد حرکتی و قدرت عضلات شانه را مختل کنند. در حقیقت، تشخیص درست تمایز بین دردهای عضلانی–اسکلتی و دردهای ناشی از درگیری اعصاب، کلید انتخاب درمان مؤثر و جلوگیری از مزمنشدن علائم است.
در این مقدمه، به بررسی نقش اعصاب در ایجاد درد شانه، مسیرهای عصبی درگیر، علائم هشداردهنده و نکاتی که بیماران و حتی پزشکان باید برای تشخیص صحیح به آن توجه کنند، میپردازیم تا تصویر دقیقتری از این ارتباط پیچیده اما حیاتی ارائه شود.

چرا در بسیاری از موارد، ریشهٔ درد شانه در اعصاب پنهان شده است؟
درد شانه از شایعترین دردهای اسکلتی–عضلانی در بزرگسالان است، اما واقعیت این است که بخش قابل توجهی از این دردها نه از مفصل شانه، نه از تاندونها و نه از التهابهای موضعی، بلکه از «اعصاب» نشئت میگیرد. اعصابی که از ناحیه گردن، شبکه بازویی و مسیرهای محیطی عبور میکنند، در صورت تحت فشار قرار گرفتن یا تحریک شدن، میتوانند درد را به شکل بسیار مشابه بیماریهای شانه بروز دهند. این اشتراک علائم، تشخیص را چالشبرانگیز و اهمیت بررسیهای دقیق را دوچندان میکند.
در بسیاری از بیماران، درد بهصورت تیرکشیدن، سوزش، بیحسی یا انتشار در امتداد بازو ظاهر میشود؛ نشانههایی که بیانگر درگیری عصبی است، اما بهدلیل آنکه بیمار محل درد را «دقیقاً روی شانه» توصیف میکند، احتمال اشتباه در تشخیص بسیار زیاد میشود. پزشکانی که در زمینههای ارتوپدی، طب فیزیکی یا نورولوژی فعالیت میکنند، معمولاً با این وضعیت مواجهاند و میدانند که بدون توجه به ریشههای عصبی، هیچ درمانی پایدار نخواهد بود.
این مقاله تلاشی است برای توضیح روشن و دقیق ارتباط درد شانه با اعصاب؛ اینکه چطور مشکلات گردنی، شبکه بازویی، اعصاب محیطی و حتی بیماریهای متابولیک میتوانند درد را به شانه ارجاع دهند و چه عواملی در تشخیص و درمان مؤثر هستند. در ادامه، ۱۰ موضوع شاخص و پرجستجو که پرسش بسیاری از بیماران و حتی دانشجویان پزشکی است، بهصورت علمی، طبقهبندیشده و کاربردی بررسی میشود.
آیا درد شانه میتواند از گردن باشد؟
یکی از رایجترین علل درد شانه که منشاء واقعی آن در خود مفصل شانه نیست، «رادیکولوپاتی گردنی» است. در این وضعیت، ریشههای عصبی که از مهرههای گردنی خارج میشوند، در اثر بیرونزدگی دیسک، آرتروز، تنگی کانال یا اسپاسم شدید عضلات اطراف ستون فقرات تحت فشار قرار میگیرند. این اعصاب پس از خروج از کانال نخاعی، مسئول حس و قدرت عضلات شانه و بازو هستند. بنابراین هرگونه آسیب در مسیر آنها میتواند بهصورت درد ارجاعی (Referred Pain) در ناحیه شانه ظاهر شود.
بیمارانی که دچار چنین مشکلاتی هستند، معمولاً از درد تیرکشندهای شکایت میکنند که از کنار گردن شروع شده و به پشت شانه، کتف یا بازو میرسد. گاه در کنار درد، بیحسی، مورمور، ضعف در گرفتن اشیا و خستگی سریع بازو نیز مشاهده میشود. نکته مهم این است که بسیاری از این بیماران سالها تحت درمانهای اشتباه شانه قرار گرفتهاند، چون منبع اصلی درد تشخیص داده نشده است.
در معاینه بالینی، تستهای ویژهای مانند Spurling یا ارزیابی دامنه حرکتی گردن، نقش مهمی در تشخیص دارند. در صورت شک به رادیکولوپاتی، MRI گردن بهترین روش تصویربرداری است. اگر مشکل در سطح اعصاب C5 یا C6 باشد، احتمال بروز درد در شانه بسیار بالا خواهد بود، زیرا این اعصاب نقش مستقیم در عملکرد دلتوئید، روتاتور کاف و عضلات کتف دارند.
تفاوت درد عصبی شانه با درد عضلانی چیست؟
شناخت تفاوت میان درد ناشی از اعصاب و دردهای عضلانی–اسکلتی برای انتخاب درمان مناسب حیاتی است. دردهای عضلانی معمولاً بهصورت درد نقطهای، مبهم و همراه با محدودیت حرکت ظاهر میشوند. این دردها با فشار مستقیم روی محل آسیب تشدید میشوند و بیمار احساس میکند که نمیتواند شانه را کاملاً بالا ببرد یا بچرخاند.
در مقابل، درد عصبی معمولاً کیفیت متفاوتی دارد؛ بیمار آن را بهصورت «تیرکشیدن»، «سوزش»، «برقگرفتگی»، «انتشار تا آرنج یا انگشتان» و گاهی «بیحسی» توصیف میکند. این نوع درد بهطور مستقیم با حرکات شانه تشدید نمیشود، بلکه با تغییر وضعیت گردن یا فشرده شدن مسیر عصبی شدت میگیرد.
یکی از ویژگیهای شاخص درد عصبی این است که در بسیاری از موارد، شانه در معاینه کاملاً طبیعی است؛ دامنه حرکتی خوب است، نقاط حساسیت شدید وجود ندارد و قدرت عضلات تقریباً طبیعی است. با این حال، بیمار همچنان درد شدیدی را تجربه میکند، زیرا ریشه مشکل در جای دیگری قرار دارد.
در این بخش باید به موضوع «دردهای ارجاعی» نیز اشاره کرد؛ دردهایی که منشاء آنها در شانه نیست اما مغز آن را بهعنوان درد شانه تفسیر میکند. این اتفاق زمانی رخ میدهد که اعصاب نواحی مختلف در مسیر خود با یکدیگر تداخل عملکردی داشته باشند. این حالت در شبکه بازویی و مسیرهای عصبی گردنی بسیار شایع است.
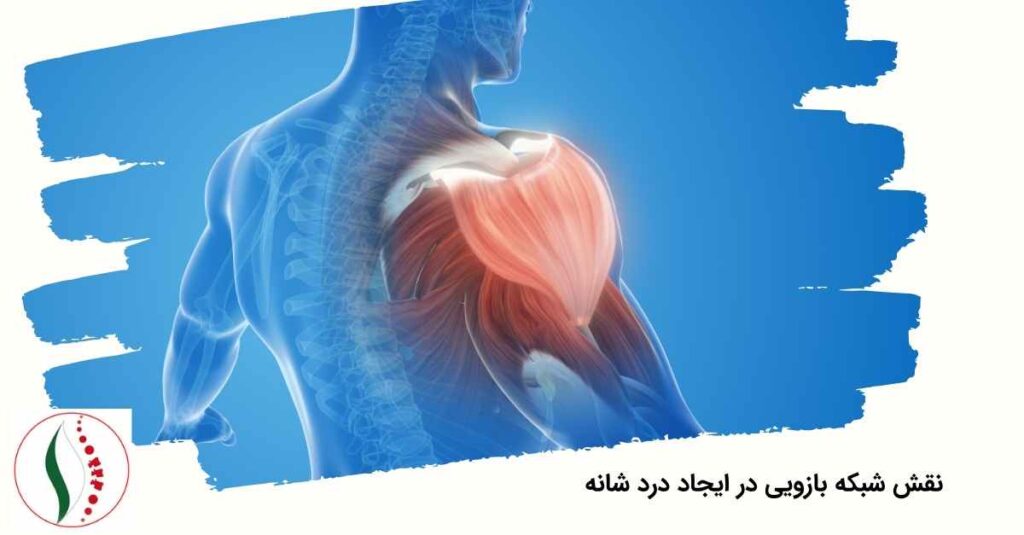
نقش شبکه بازویی (براکیال پلکسوس) در ایجاد درد شانه
شبکه بازویی یکی از پیچیدهترین شبکههای عصبی بدن است که از کنار مهرههای C5 تا T1 منشأ گرفته و تمام حس و حرکت شانه، بازو، ساعد و دست را کنترل میکند. هرگونه آسیب، التهاب، کشیدگی یا فشار روی این شبکه میتواند باعث ایجاد درد گسترده در شانه شود؛ حتی اگر خود شانه کاملاً سالم باشد.
آسیبهای شبکه بازویی معمولاً پس از حوادث ورزشی، سقوط، کشیدگی شدید بازو، تصادف یا فشارهای مکرر روی شانه ایجاد میشوند. بیماران در این وضعیت نهتنها درد دارند، بلکه اغلب دچار ضعف عضلانی، کاهش حس لمس و بیحسی قسمتهایی از بازو میشوند.
یکی از موارد شایع، «نوروپاتی پارسونج–ترنر» است؛ التهاب ناگهانی و دردناک شبکه بازویی که درد شدید شانه را بههمراه ضعف قابلتوجه ایجاد میکند. این بیماری گاهی پس از یک عفونت ویروسی، واکسیناسیون یا حتی بدون علت مشخص رخ میدهد و تشخیص آن بدون توجه به علائم عصبی بسیار دشوار است.
برای تشخیص ضایعات شبکه بازویی، معاینه دقیق عصبی، تستهای قدرت عضلانی و نوار عصب و عضله (EMG/NCV) اهمیت ویژهای دارد. در بسیاری از بیماران، ضعف عضلانی از درد شدیدتر است و همین نشانه، پزشک را به سمت بررسی منشاء عصبی هدایت میکند.
گیر افتادگی عصب سوپرااسکاپولار
یکی از علل کمتر شناختهشده اما بسیار مهم درد شانه، «گیر افتادگی عصب سوپرااسکاپولار» است. این عصب از شبکه بازویی منشاء میگیرد و مسئول حس و حرکت بخشهای گستردهای از عضلات چرخاننده شانه، بهویژه سوپراسپیناتوس و اینفراسپیناتوس، است. هنگامی که این عصب در مسیر عبور خود، بهخصوص در ناحیه Notch فوقانی کتف، تحت فشار قرار میگیرد، بیمار دچار درد عمیق، مبهم و مداومی در پشت شانه میشود؛ دردی که اغلب با فعالیت تشدید شده و ممکن است با ضعف چرخش خارجی یا بالا بردن بازو همراه باشد.
این بیماری بیشتر در ورزشکارانی مشاهده میشود که حرکات تکراری بالای سر انجام میدهند؛ مانند والیبالیستها، تنیسبازها و شناگران. با این حال، در افراد عادی نیز ممکن است به دلیل تودههای فشاری، کیست گانگلیونی، پارگی روتاتورکاف یا حتی وضعیت بدنی نامناسب رخ دهد. نکته مهم این است که درد ناشی از این عصب، برخلاف دردهای عضلانی، معمولاً با استراحت کامل هم بهبود نمییابد و بیمار اغلب تصور میکند دچار «درد مزمن شانه» شده است، در صورتی که ریشه مشکل در یک اختلال عصبی نهفته است.
تشخیص قطعی این نوع گیر افتادگی دشوار است، زیرا در بسیاری از بیماران تصویربرداری اولیه طبیعی به نظر میرسد. از این رو، تست الکترودیاگنوستیک (EMG/NCV) نقش حیاتی دارد. این تست امکان بررسی عملکرد عصب و تعیین میزان آسیب را فراهم میکند. درمان معمولاً شامل فیزیوتراپی تخصصی، تقویت عضلات اطراف کتف، اصلاح الگوهای حرکتی و در موارد شدید، جراحی آزادسازی عصب است. شناخت این نوع آسیب برای متخصصین ارتوپدی و طب فیزیکی بسیار مهم است، زیرا تشخیص اشتباه آن میتواند منجر به درمانهای غیرضروری مانند تزریقهای مکرر یا حتی جراحیهای نادرست روی مفصل شانه شود.
چه زمانی درد شانه نشانه یک مشکل عصبی خطرناک است؟
هرچند بسیاری از دردهای عصبی شانه به علل شایع و خوشخیمتری مانند رادیکولوپاتی یا فشارهای عضلانی مربوطاند، اما گاهی اوقات این درد میتواند نشانهای از اختلالات جدیتر باشد. اگر بیمار علاوه بر درد شانه دچار ضعف ناگهانی در بازو، بیحسی گسترده، کاهش رفلکسها یا اختلال در گرفتن اشیا شود، احتمال درگیری شدید ریشههای عصبی، آسیب شبکه بازویی یا حتی در موارد نادر، ضایعات نخاعی وجود دارد. این علائم، هشدارهایی هستند که باید فوراً بررسی و درمان شوند.
در برخی موارد، درد شانه میتواند نشانه انتشار یافتهٔ بیماریهای نخاعی یا نورولوژیک پیچیدهتری باشد. تومورهای ناحیه گردن، ضایعات التهابی نخاع (مانند میلیت)، یا حتی بیماریهای خودایمنی ممکن است خود را ابتدا با درد شانه نشان دهند. در چنین مواردی، درد با الگوی مشخصی انتشار مییابد و معمولاً با علائمی مانند بیثباتی اندام فوقانی، گزگز گسترده، عدم توانایی در بالا بردن دست یا اختلال در تعادل همراه است.
درگیری عصب فرنیک، که مسئول کنترل دیافراگم است، در موارد نادری میتواند موجب درد شانه شود. این حالت معمولاً با درگیری جدی در ناحیه قفسه سینه یا شکم همراه است و مکانیسم آن مربوط به درد ارجاعی از ناحیه دیافراگم میباشد. چنین مواردی گرچه نادرند، اما تشخیص دیرهنگام آنها میتواند پیامدهای شدیدی بهدنبال داشته باشد. بنابراین اگر بیمار درد شانه را همراه با تنگی نفس، سرفه غیرطبیعی یا تغییر صدا تجربه کند، باید بهسرعت از نظر درگیری عصب فرنیک یا بیماریهای زیرین بررسی شود.
رابطه بین دیابت و دردهای عصبی شانه
دیابت یکی از بیماریهای متابولیک شایعی است که میتواند تأثیر مستقیم و قابل توجهی روی اعصاب محیطی بگذارد. نورپاتی دیابتی معمولاً با علائمی مانند سوزش، بیحسی، مورمور و درد منتشر در اندامها همراه است. آنچه بسیاری از بیماران نمیدانند، این است که دیابت میتواند بهطور مستقیم موجب دردهای عصبی در ناحیه شانه نیز شود. این دردها نهتنها مزمن هستند، بلکه اغلب به درمانهای معمول شانه پاسخ نمیدهند و نیازمند برخورد تخصصی و درمان متابولیک میباشند.
یکی از پیامدهای مهم دیابت در شانه، «شانه یخزده دیابتی» یا Frozen Shoulder است؛ وضعیتی که در آن بافت کپسول مفصل شانه دچار التهاب و سفتی شدید میشود. هرچند شانه یخزده یک بیماری مکانیکی–مفصلی است، اما اساس آن در بسیاری از بیماران ریشه عصبی و التهابی دارد که مستقیماً با اختلالات متابولیک مرتبط است. بیماران دیابتی در مقایسه با افراد دیگر، سه برابر بیشتر در معرض ابتلا به این بیماری قرار دارند و شدت درد آنها معمولاً بیشتر است.
از طرفی، آسیب به اعصاب محیطی در دیابت میتواند باعث احساس دردهای غیرمعمول در بازو و شانه شود؛ دردهایی که اغلب با فعالیت تغییر نمیکنند و حتی در حالت استراحت نیز وجود دارند. تشخیص این دردها نیازمند بررسی دقیق سطح قند خون، آزمایش هموگلوبین A1C و ارزیابی عملکرد عصبی است. در نهایت، درمان چنین بیمارانی باید ترکیبی باشد: کنترل دقیق قند خون، فیزیوتراپی هدفمند، داروهای تقویتکننده اعصاب و روشهای کاهش التهاب.
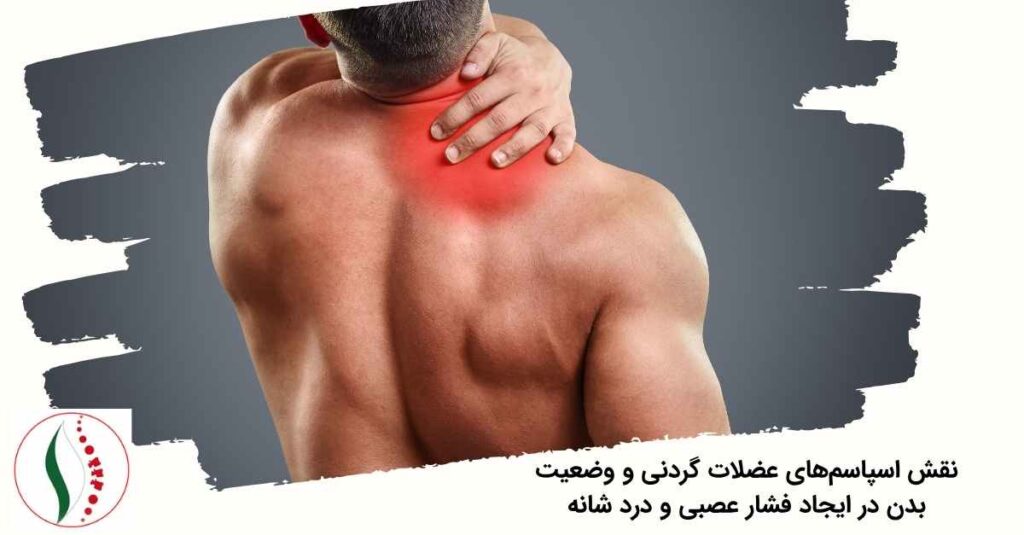
نقش اسپاسمهای عضلات گردنی و وضعیت بدن در ایجاد فشار عصبی و درد شانه
وضعیت نامناسب بدن، کار طولانیمدت با موبایل یا کامپیوتر، نشستنهای خمیده و ضعف عضلات گردنی، همگی عواملی هستند که میتوانند باعث اسپاسم شدید در عضلات اطراف گردن و کتف شوند. این اسپاسمها، علاوه بر ایجاد درد مستقیم، میتوانند فشار قابل توجهی بر اعصاب گردنی وارد کنند و درد را به شانه، پشت بازو یا حتی ساعد انتشار دهند. اصطلاح «Text Neck» که در سالهای اخیر رواج یافته، دقیقاً به همین مفهوم اشاره دارد: خم نگهداشتن سر بهمدت طولانی و وارد شدن فشار مداوم بر مهرهها و اعصاب گردنی.
اسپاسم شدید عضلات تراپزیوس فوقانی یا لواتور اسکاپولا میتواند اعصاب سطحی را تحریک کند و الگوی درد ارجاعی ایجاد نماید. از سوی دیگر، ضعف عضلات تثبیتکننده کتف مانند سراتوس آنتریور و رومبوئیدها، باعث میشود عضلات کوچکتر بیش از حد فعالیت کنند و این عدم تعادل عضلانی، فشار بیشتری بر شبکه بازویی و ریشههای عصبی وارد کند. نتیجه آن، ترکیبی از درد عضلانی و درد عصبی است که بیمار آن را بهصورت «دردی که هم میسوزد و هم تیر میکشد» توصیف میکند.
اصلاح این مشکلات نیازمند برنامهای جامع است: آموزش وضعیت صحیح بدن، تقویت عضلات عمقی گردن، تمرینات مخصوص تثبیت کتف، کاهش فعالیتهای تکراری و اصلاح ارگونومی محیط کار. در بسیاری از بیماران، تنها با اصلاح پوسچر و کاهش اسپاسمهای مزمن، شدت درد شانه تا حد زیادی کاهش مییابد و نیاز به درمانهای پیچیده از بین میرود.
تشخیص درد شانه ناشی از درگیری اعصاب چگونه انجام میشود؟
تشخیص دقیق درد شانه ناشی از مشکلات عصبی به مهارت تخصصی و ترکیبی از معاینه بالینی، تستهای تصویربرداری و بررسی الکتروفیزیولوژیک نیاز دارد. در بسیاری از بیماران، ظاهر شانه در نگاه اول طبیعی است؛ دامنه حرکتی کامل است، آتروفی مشخصی دیده نمیشود و حتی تستهای ارتوپدی شانه نیز ممکن است منفی باشند. این مسئله باعث میشود که پزشک از همان ابتدا احتمال ریشههای عصبی را مدنظر قرار دهد. یکی از اولین مراحل، بررسی وضعیت گردن و تستهای تحریککننده ریشههای عصبی است؛ مانند تست اسپورلینگ، تست فشاری و مانورهای بازتولید درد.
پس از معاینه، تصویربرداریهای اختصاصی نقش مهمی پیدا میکنند. MRI گردن، یکی از دقیقترین روشها برای تشخیص بیرونزدگی دیسک، تنگی کانال نخاعی، آرتروز فاستها و فشار روی ریشههای عصبی است. اگر پزشک به گیر افتادگی عصب سوپرااسکاپولار یا آسیب شبکه بازویی مشکوک شود، ممکن است MRI شانه یا حتی MRI براکیال پلکسوس درخواست کند. این نوع تصویربرداریها، مسیر عصبی، نواحی فشاری و تغییرات التهابی اطراف اعصاب را با دقت بسیار بالا نشان میدهند.
یکی از حیاتیترین مراحل تشخیص، «نوار عصب و عضله (EMG/NCV)» است. این تست در واقع عملکرد واقعی عصب را بررسی میکند و نشان میدهد آسیب در کدام بخش مسیر عصبی رخ داده است. با کمک این تست میتوان تشخیص داد آیا مشکل در سطح ریشه عصبی (C5، C6 و …)، در مسیر براکیال پلکسوس یا در اعصاب محیطی نزدیک شانه است. اهمیت این تست زمانی بیشتر میشود که تصویربرداری طبیعی است اما بیمار همچنان علائم عصبی دارد. ترکیب EMG با معاینه بالینی دقیق، اغلب کلید تشخیص نهایی در دردهای پیچیده شانه است.
درمان درد شانه ناشی از گیر افتادگی یا التهاب اعصاب
درمان درد شانه با منشاء عصبی، تنها زمانی موفقیتآمیز است که علت اصلی و نقطه فشار روی عصب بهطور دقیق مشخص شود. برخلاف درمانهای ساده شانه مانند استراحت یا کمپرس سرد، درمان مشکلات عصبی نیازمند رویکردی چند وجهی است. نخستین گام، کاهش التهاب و آزادسازی فشاری است که روی عصب وارد میشود. این کار معمولاً با داروهای ضدالتهاب غیراستروئیدی، شلکنندههای عضلانی و در برخی موارد داروهای تخصصی کنترل درد عصبی انجام میشود.
فیزیوتراپی نقش مهم و غیرقابلجایگزینی در درمان دارد. تمرینات تخصصی برای تقویت عضلات کتف، افزایش پایداری مفصل شانه، اصلاح پوسچر و کاهش اسپاسمهای گردنی، میتواند فشار وارد بر ریشههای عصبی را تا حد زیادی کاهش دهد. در بیماران مبتلا به گیر افتادگی عصب سوپرااسکاپولار، تمرینات تقویتی عضلات روتاتورکاف و کتف و همچنین اصلاح الگوهای حرکتی، معمولاً تغییرات چشمگیری ایجاد میکند.
تزریقهای هدفمند، شامل تزریق داخل فضای اینتراسکاپولار یا تزریق در مجاورت ریشههای عصبی گردنی، در مواردی که التهاب شدید است، میتواند به کاهش درد و تسهیل فیزیوتراپی کمک کند. در برخی موارد شدید یا مقاوم به درمان، جراحی گزینه نهایی است. جراحی آزادسازی عصب سوپرااسکاپولار، دیسککتومی گردنی یا ترمیم آسیبهای شبکه بازویی، از جمله روشهایی هستند که برای کاهش فشار عصبی استفاده میشوند. با این حال، انتخاب جراحی باید با دقت و پس از ارزیابی کامل عملکرد عصبی انجام شود.
نکته مهم این است که درمانهای عجولانه و سطحی، نهتنها کارساز نیستند بلکه ممکن است وضعیت را بدتر کنند. بیمارانی که بدون بررسی کامل، اقدام به فیزیوتراپی شانه یا ورزشهای سنگین میکنند، ممکن است فشار بیشتری بر اعصاب گردنی وارد نمایند. بنابراین کلید موفقیت، تشخیص صحیح، درمان مرحلهبهمرحله و پیگیری مداوم است.
پیشگیری از درد شانه ناشی از فشارهای عصبی
با توجه به سبک زندگی امروزی، پیشگیری از دردهای عصبی شانه اهمیت ویژهای دارد. قرار گرفتن طولانیمدت پشت میز، کار با لپتاپ یا موبایل، ضعف عضلات گردن، کاهش تحرک و استرسهای عضلانی، همگی زمینه را برای فشردگی ریشههای عصبی و شبکه بازویی فراهم میکنند. اصلاح این عوامل، میتواند از بروز بسیاری از دردهای شانه جلوگیری کند، بهویژه در افرادی که سابقه دردهای گردنی یا دیسک دارند.
اولین قدم، اصلاح وضعیت بدن است. قرار گرفتن شانهها در وضعیت افتاده، خم کردن بیش از حد سر به جلو و نشستنهای طولانی، فشار زیادی روی عضلات تثبیتکننده گردن وارد میکند. استفاده از میز و صندلی ارگونومیک، تنظیم ارتفاع مانیتور و اجتناب از خم شدن گردن هنگام استفاده از موبایل، تغییرات مؤثری ایجاد میکند. علاوه بر این، تمرینات تقویتی عضلات گردن و کتف، نقش مهمی در افزایش مقاومت بدن در برابر فشارهای عصبی دارند.
حرکتهای سادهای مانند Chin Tuck، تقویت عضلات رومبوئید، حرکات کششی تراپزیوس و تمرینات تثبیت کتف، از جمله روشهایی هستند که میتوانند از فشار روی ریشههای عصبی جلوگیری کنند. همچنین در افراد مبتلا به دیابت، کنترل دقیق قند خون، پیشگیری از پیشرفت نورپاتی و کاهش التهاب سیستمیک، نقش قابل توجهی در جلوگیری از دردهای عصبی دارد.
در نهایت، سبک زندگی فعال، ترک عادات طولانیمدت نشستن و مدیریت استرس عضلانی، بخش مهمی از پیشگیری محسوب میشود. بسیاری از افرادی که بهصورت مزمن با درد شانه دستوپنجه نرم میکنند، تنها با اصلاح چند عادت ساده، از دردهای شدید و درمانهای پیچیده نجات پیدا کردهاند.
چرا شناخت ریشه عصبی درد شانه ضروری است؟
درد شانه همیشه آن چیزی نیست که بهنظر میرسد. بسیاری از بیمارانی که با درد مزمن شانه مراجعه میکنند، در واقع دچار مشکلی در مفصل شانه نیستند، بلکه ریشه اصلی درد در اعصاب گردنی، شبکه بازویی یا اعصاب محیطی است. تشخیص صحیح این نوع دردها، نهتنها از درمانهای بیاثر و طولانی جلوگیری میکند، بلکه مسیر درمانی را به سمت ریشه اصلی مشکل هدایت میکند.
درک ریشههای عصبی درد شانه برای تشخیص و درمان مؤثر
در پایان این مقاله، میتوان با اطمینان گفت که درد شانه ناشی از درگیری اعصاب یکی از پیچیدهترین و در عین حال شایعترین چالشهایی است که بیماران و پزشکان با آن روبهرو میشوند. بررسی علمی مسیرهای عصبی گردن، شبکه بازویی، اعصاب محیطی و همچنین نقش بیماریهایی مانند دیابت نشان داد که بسیاری از دردهایی که بیمار آنها را «کاملاً شانهای» تصور میکند، در حقیقت از نواحی دیگر سرچشمه میگیرند. تمایز میان درد عضلانی و درد عصبی، شناخت الگوهای درد ارجاعی، توجه به علائم هشداردهنده و استفاده از روشهای تشخیصی دقیق مانند MRI و نوار عصب و عضله، ستون اصلی رسیدن به یک تشخیص صحیح و علمی است.
علاوه بر این، اهمیت اصلاح سبک زندگی، تقویت عضلات گردن و کتف، کنترل بیماریهای زمینهای مثل دیابت و اجتناب از حرکات تکراری در پیشگیری از دردهای عصبی شانه کاملاً آشکار شد. این نکات نهتنها مسیر درمان را کوتاهتر میکنند بلکه به بیمار کمک میکنند ریشه اصلی درد را بهتر بشناسد و با آگاهی بیشتری روند درمان را دنبال نماید.
در نهایت، آگاهی از این واقعیت که شانه تنها یک مفصل نیست، بلکه نقطه تلاقی پیچیدهای از عضلات، تاندونها و مسیرهای عصبی است، میتواند نگاه ما به دردهای این ناحیه را متحول کند. هر فردی که با درد مزمن یا منتشر شانه روبهرو میشود، باید بداند که تشخیص سریع و صحیح، کلید بازگشت به عملکرد طبیعی و جلوگیری از آسیبهای طولانیمدت است.
- ارتباط درد شانه با اعصاب - 2025/11/27
- درد شانه چپ در بارداری - 2025/11/26
- درد کمر سمت راست بالای لگن - 2025/11/23